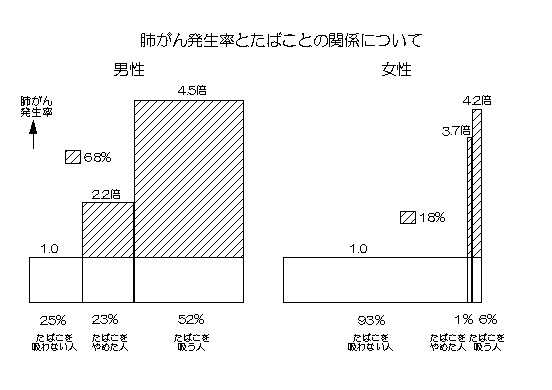
【インフルエンザの流行状況と新しいワクチン】
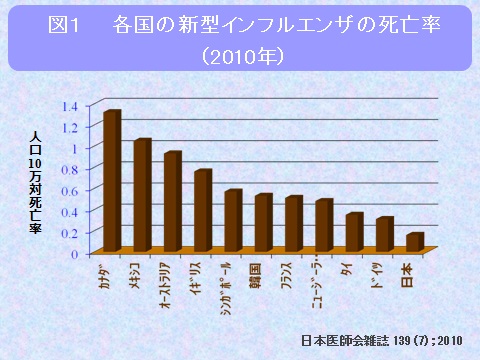
まだ記憶に新しい出来事ですが、2009年には世界中で新型インフルエンザがまん延し、多数の死者が出ました。その中で日本の死亡者数は200名と世界で最も少なく、アメリカを含めた世界各国ではさらに多くの死亡者を出しました。また日本では妊婦の死亡者はありませんでした。これは、日本の医療制度(皆保険制度)により、誰もが何処でもすぐに医療機関を受診する事ができ、早期に診断・抗インフルエンザ薬の投与を受けられたこと、学級閉鎖、マスクの使用等の予防策を徹底した成果であると考えられます。逆に医学先進国のアメリカが多数の死亡者を出したのは、早期受診・早期治療が困難な医療体制(保険制度の不備)のためであったと推測されます(図1)。
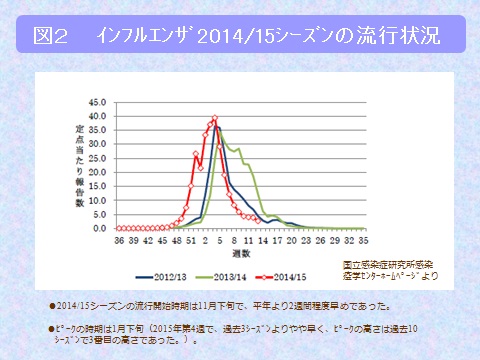
2014/15シーズンのインフルエンザの流行開始時期は2014年11月下旬で、平年より2週間程度早めであり、ピークの時期は2015年1月下旬でした。今年はすでに9月から発症が見られます(図2)。
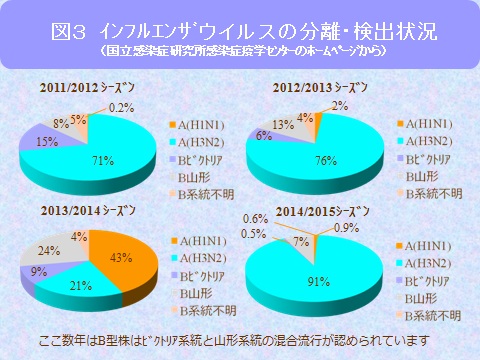
ここ数年のウイルスの分離・検出状況をみますと、A型に関しましてはワクチンの内容と合ったA型(H1N1)とA型(H3N2)の流行が見られ、B型に関しては、B型ビクトリア系統とB型山形系統の混合流行が認められます(図3)。このような状況から、今年度のインフルエンザウイルスは3価(A型2種類+B型1種類)から4価(A型2種類+B型2種類)へと変更となりました。WHOも4価ワクチンを推奨しており、世界的にも4価ワクチンへ移行しております(図4)。
【かぜとインフルエンザの違い】
かぜ症候群は上気道(鼻腔、副鼻腔、口腔、咽頭、喉頭)に対して急性に発症する炎症性疾患で、通常成人では年2~4回、子供は5~9回も罹患します。症状はのどの痛み、くしゃみ、鼻水、鼻閉、発熱、咳、頭痛、全身倦怠感などです。インフルエンザは通常、これらかぜ症状は少なく、突然の高熱、頭痛や筋肉痛などの全身の痛みで発症し、いわゆる風邪症状はこの後に出現してくることが多いことが特徴です(B型インフルエンザは微熱のこともあります)。インフルエンザの潜伏期間は1~3日ですが、感染した患者からのウイルスの排出は3日目が最も多く、7日までは排出の可能性があります。大多数の人は特に治療を行わなくても、1~2週間で自然治癒しますが、抗インフルエンザ薬の投与により、発熱期間は短縮し、重症化も予防されることがわかっています(図5)。
【インフルエンザの種類】
インフルエンザにはA型、B型、C型の3種類があります。このうちB型とC型は1種類ですが、A型は、ウイルス遺伝子の表面にある赤血球凝集素(HA:haemagglutinin)とノイラミニダーゼ(NA:neuraminidase)という糖蛋白(人間の指紋のようなものと思って下さい)の組み合わせによって、約144種類のウイルス亜型が存在します。HAはH1~H16の16種類、NAはN1~N9の9種類あり、これらの組み合わせにより多種類のウイルスの亜型が存在するわけです。20世紀に流行したのは H1N1(ソ連型), H2N2(アジア型), H3N2(香港型), H1N1pdm2009(新型と言われたもの)などです(図6)。
【インフルエンザの診断と治療】
1)インフルエンザの診断
通常インフルエンザの診断は①症状:突然の発症、38℃を超える発熱(高熱を呈さないこともあります)、風邪様症状、頭痛、関節痛などの全身症状、②迅速インフルエンザ診断キット(口や鼻からぬぐい液を採取して15分程度で結果がでます)で行います。しかし感染早期では迅速キットでは検出できない場合もあり、翌日再検査して感染が確定する場合もあります。
2)インフルエンザの治療・出校・出勤:
治療は①一般的対症療法(安静と睡眠、水分補給、部屋の保湿と加温、解熱剤(アセトアミノフェンが比較的安全)の投与、風邪様症状に対する投薬)と②抗インフルエンザ薬(経口剤のタミフル、吸入薬のリレンザ(ともに5日間投与)があり、最近は1回の投薬で治療が可能な注射薬のラピアクタ(1回注射のみ)、吸入薬のイナビル(1回の吸入のみ)も使用されています。これらの抗インフルエンザ薬は妊婦にも投薬可能で、授乳者は授乳は2日間中止するのが一般的です(図7)。Lancet(2015:385, 1729-37)という有名な論文で、タミフルの使用は症状や抗菌剤の投与の必要性、肺炎の合併を優位に予防したと報告しておりますし、また他の論文でも48時間以内の投薬によって、死亡率は低下したと報告されています。さらに中国で発生している高病原性鳥インフルエンザを発症した患者も3日以内の抗インフルエンザ薬の投与で死亡率が低下したと報告されています。また治療後の出校については、「学校保健安全法施行規則」により、発症した後5日を経過し、かつ、解熱した後2日(幼児にあっては3日)を経過するまでとなっており、出勤に関しても同様に指導します。
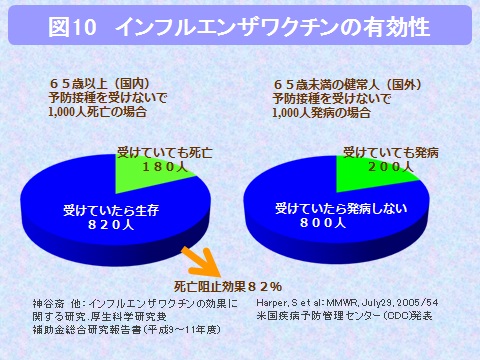
インフルエンザの予防は帰宅時のうがい、手洗い、流行前のワクチン接種、適度な湿度の保持、十分な休養と睡眠が重要です(図8)。妊婦や授乳者へのワクチン接種は、妊娠中にワクチン接種を受けたことによって流産や先天異常の危険性が高くなるという報告はありません。また母乳を介してお子さんに影響を与えることはないので、授乳中の患者には問題ありません(図9)。またインフルエンザワクチンの接種による死亡率の低下、発症率の低下も報告されています(図10)。また他のワクチンとの接種間隔は図11に示しました。
【新型インフルエンザとは?また鳥インフルエンザは新型インフルエンザになるのか?】
新型インフルエンザの定義は、「現在の人類のほとんどが免疫を持たないインフルエンザウイルスが継続的なヒトーヒト感染によりパンデミックを起こした場合」とされ、多くは鳥インフルエンザが変化して出現すると考えられています。すべての人が抵抗力を持っていないため、世界中で同時に流行した場合には大被害をもたらすと考えられています(実際2009年に発生した新型インフルエンザは世界中に大被害もたらしました)(図12)。2015年7月18日時点で、中国で発生している高病原性鳥インフルエンザA(H7N9)は678名が発症し、そのうち261名(38.5%)が死亡しています。しかしこのうち抗インフルエンザ薬が48時間以内に投与されたのはわずか10%程度であったと報告されています。またA(H5N1)は発症者数826名に達し、なんと440名(53%)が死亡しています。これも多くの患者は48時間以内に抗インフルエンザ薬が投与されておらず、発症3日以降に投与された患者の死亡率が53.2%と高率であったのに対し、3日以内に投与された患者の死亡率は6.3%と低率であったことが報告されています(図13)。現時点ではパンデミックな状態ではなく、新型インフルエンザの定義には当たりません。
【肺炎と肺炎の予防】
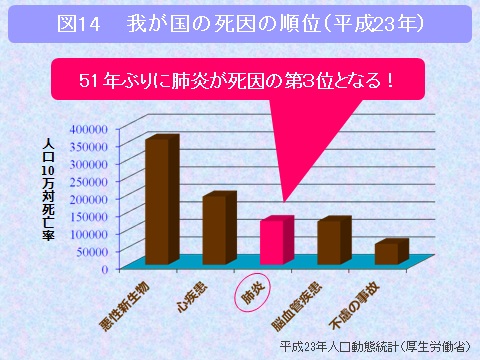
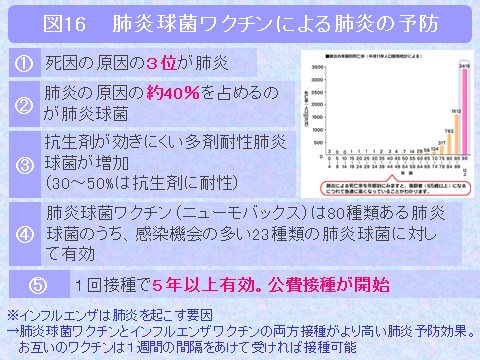
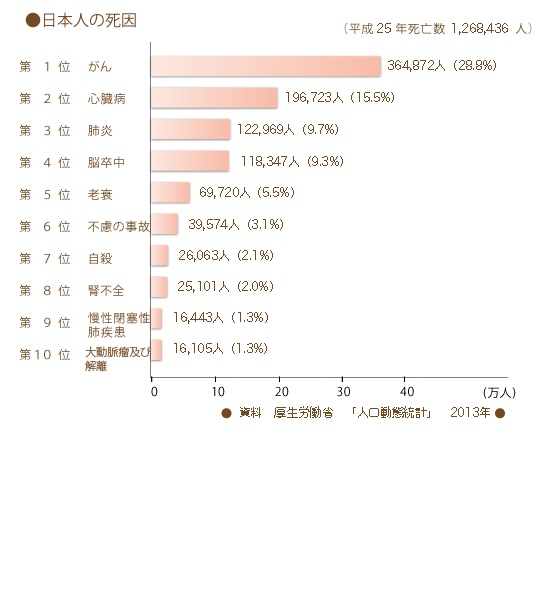
近年肺炎による死亡者が増加しており、これまで死因の4位(1位・悪性新生物、2位・心疾患、3位・脳血管疾患、4位・肺炎)でしたが、平成23年には肺炎が死因の3位となっています(図14)。また市中肺炎の入院患者は、65歳以上が大多数を占めます(図15)。このうち高齢者の肺炎の原因で最も多いのは肺炎球菌(肺炎の原因の約40%)ですが、この肺炎球菌にはワクチン(1回接種で約5年間は有効です(対象は65歳以上))があり、かなりの予防効果を持っております。また今年から65歳、70歳、75歳、80歳、85歳、90歳、95歳および100歳以上の方に公費でワクチン接種が行われることになりました(図16)。
2015年 12月 平沼クリニック 大畑 充(文責)