アルコールを比較的多く(通常日本酒で一日3合、5年以上:日本酒1合はビールでは大瓶1本、焼酎ではコップ6分目、ダブルのウイスキー1杯、ワイングラス2杯)飲んでいると、次第に肝臓の細胞や組織に異常が起こり、肝臓の機能に支障をきたします。
これがアルコール性肝障害です。
肝臓は人体の中で最も大きい臓器で、一部に障害が起きても予備能力があるため、簡単には悲鳴をあげない「沈黙の臓器」と呼ばれています。したがって軽度のアルコール性肝障害ではほとんど症状は出ませんので、血液検査や超音波検査(エコー)、CTなどの画像検査を行わないと診断がつかない場合が多いのです。当然飲酒量が多いほど、肝障害の程度は大きくなりますが、これには個人差が大きく、同じ程度の飲酒量であるから、肝障害も同じ程度になるとは限りません。
肝障害の進展度には食事内容、性差、遺伝的な要因などが様々に関与します。たとえば、女性ホルモンはアルコールによる肝障害を促進することが明らかにされており、女性は男性の約3分の2の飲酒量で男性と同じ程度の肝障害を起こします。
またお酒を飲むと顔が赤くなる体質の人(日本人の約半数)がいますが、これは肝臓でアルコールが代謝されてできるアルデヒドという物質が遺伝的に分解しにくいためにおこる現象で、このような体質の人は顔が赤くならない人に比べて、少量の飲酒で肝障害を起こすことも明らかになっています。
アルコール性肝障害の症状
軽度のアルコール性肝障害では、ほとんど症状はなく、検査をしないとわかりません。肝障害が進行すると、だるさ、食欲不振、右季肋部(右の肋骨の一番下)の鈍痛などが起こります。さらに進行すると、黄疸やむくみ、腹水、乳腺の腫れなどが生じます。またアルコール依存症になりますと、体調が悪くてもお酒をやめられず、飲酒をしないと手がふるえたり、不眠になったりします。
アルコール性肝障害の診断
診断は飲酒状況を把握して、血液検査と画像診断で行います。日本人に比較的多いウイルス性肝炎(B型肝炎やC型肝炎)をみわけることも重要です。
一般的に行われる肝機能検査はAST(GOT)、ALT(GPT)、γ-GTP(ガンマGTP)、総ビリルビン値、総タンパク値、アルブミン値などです。
γ-GTP値がアルコールに対して最も感度が高く、アルコールに非常に良く反応しますので、日常の飲酒状況の目安になります。しかし同じ量を飲んでも体質的にγ-GTP値が上がりやすい人と上がりにくい人がいますので、注意が必要です。
またγGTPは胆石などの胆嚢や胆管の病気、肥満でも上がります。AST(GOT)、ALT(GPT)は肝細胞の中に含まれている酵素で、何らかの原因で肝細胞が壊されると血液中に出てきます。これらの値が正常値より高い場合には、肝細胞に障害が起きていることを示します。通常アルコール性肝障害ではγGTPが上昇し、さらにASTやALTも上昇(AST>ALT)してきます。また禁酒をすると比較的速やかに肝機能が改善するのも特徴です。
これらの血液検査に加え、超音波検査(エコー)やエックス線CT検査で肝臓の腫大や脂肪の沈着を確認できれば診断はより確実です。肝障害がさらに進んでくると、肝臓で分解しているビリルビンが分解できずに総ビリルビン値が増加したり(いわゆる黄疸です)、肝臓の中で作られている総タンパクやアルブミンが低下してきます。この状態になると肝障害は相当進行しています。
アルコール性肝障害の分類(下図):
一般的には下図に示しましたように、アルコール性肝障害は脂肪肝→肝線維症→肝硬変と進んでいきます。また飲酒が急激に増加して、黄疸、発熱や腹痛など起こすアルコール性肝炎という特殊な病態もあります。
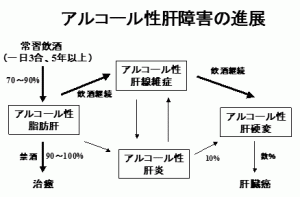
① アルコール性脂肪肝:毎日3合以上のお酒
を5年以上飲酒すると起こります。肝臓内に脂肪(中性脂肪)が過剰に貯まった状態です。禁酒すると1~2ヶ月で改善します。
②アルコール性肝線維症:脂肪肝の状態から
さらに飲酒を続けると、肝臓の細胞の周囲や肝臓内の血管の周囲にコラーゲンなどの線維が増えてきます。禁酒をすればこの線維はある程度吸収され回復しますが、飲酒を続けると肝硬変へと進展します。
③ アルコール性肝硬変:肝障害が長く続くと、
肝細胞は広範囲に破壊され、再生した細胞の周囲に線維が増え、肝臓はどんどん硬くなり凹凸となります。こうなると黄疸や腹水などが起こり、血液を固める成分(凝固因子や血小板)が低下し、出血が止まりにくくなり、肝臓が元の状態に戻ることは難しくなります。それでも禁酒によりある程度は回復します。
④ アルコール性肝炎:常に飲酒を続けており、
脂肪肝、線維症、肝硬変などの障害を持っている人が、急激な飲酒量の増加に伴って、黄疸や腹痛、発熱などを起こします。重症の場合には死亡する率が高くなります。
アルコール性肝障害の治療
γ-GTPが軽度上昇しているだけであれば、まだ肝臓の障害は強いとはいえませんが、節酒が必要です。AST(GOT)、ALT(GPT)が高い場合には、すでに肝細胞が障害されていますので、飲酒を続けると進行していきます。したがって禁酒が必要となります。
禁酒をするとAST、ALTは1~2ヶ月で低下してきます。またγ-GTPは禁酒すると通常2週間程度で半分位に低下します。脂肪肝や肝線維症ではこれでいいのですが、肝硬変にまで進行してしまった人やアルコール依存症患者は断酒(今後いっさいお酒を飲まないこと)しか方法はありません。食事も大切な治療法の一つで、良質なタンパクをバランス良く取ることが大切です。
アルコールは体内のビタミンやミネラルを壊してしまうので、これらの栄養素も十分に取る必要があります。また定期的に血液検査を受け、肝機能を把握しておくことも重要です。
予防としては、一般的には一日2合以内、週2回の禁酒を行えば、問題はないと考えられます。依存症の疑いがあったら、アルコール専門医に相談が必要です。
(文責:大畑 充)







